分享文章
一位59歲單身女性多年前檢查發現胃部有一黏膜下腫瘤,雖被醫師告知需定期追蹤,卻因無不適症狀而未多加留意。直到今年8月回院複查,發現腫瘤已成長至1.3公分,位於胃體上半部,經詳細檢查高度懷疑為「胃間質瘤」(GIST),2公分以下間質瘤雖然風險度極低,然病患經深思熟慮後,認為後續的追蹤及要面對未來可能癌變的風險,對其心理層面造成極大的壓力,毅然決定選擇內視鏡手術切除。幸運的是,在新型內視鏡手術技術的幫助下,醫師僅花25分鐘就成功完整切除腫瘤(R0),患者術後12小時即可進食,第二天便出院返家,創下胃部腫瘤治療新里程碑。

醫師陳鴻運及其醫療團隊已將此項手術的初步醫療成果投稿於於今年(2025)的日本內視鏡醫學(JGES),並於今年9月的大會中發表。
體內沉默的未爆彈:胃間質瘤不容小覷
收治該病例的消化內科專科醫師陳鴻運表示,胃間質瘤是胃部最常見的黏膜下腫瘤,起源於胃壁的卡哈爾間質細胞(interstitial cells of Cajal)。這類腫瘤早期通常沒有任何症狀,就像「沉默的未爆彈」,往往是在健康檢查或因其他問題進行胃鏡檢查時意外發現。
「雖然大多數小於2公分的GIST是良性的,但隨著時間推移,仍有轉變為惡性的風險」,陳鴻運醫師解釋:「一旦腫瘤增大或出現惡性變化,可能引起腹痛、消化道出血、貧血、飽脹感甚至梗阻等症狀,晚期還可能轉移到肝臟和腹膜,術後還需視腫瘤的細胞分裂數目及基因突變狀況,決定是否繼續接受標靶藥物治療,對病患的身心造成極大的負荷。」
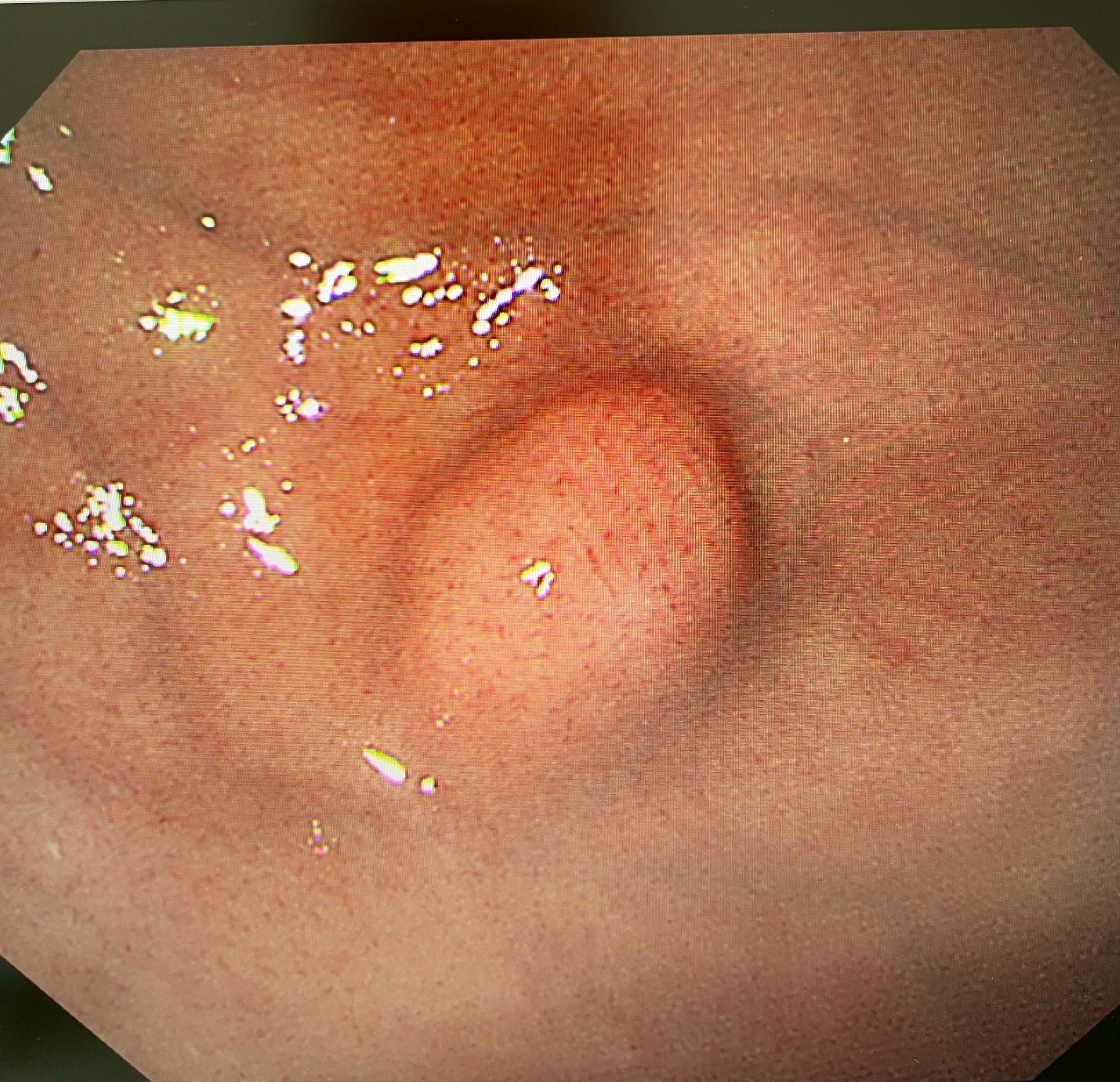
精準診斷:內視鏡超音波鎖定腫瘤位置
該患者轉至陳鴻運醫師門診後,醫療團隊為她安排了上消化道內視鏡、內視鏡超音波(EUS)及電腦斷層檢查。內視鏡超音波檢查顯示,腫瘤已生長至胃壁第四層(固有肌層),但幸運的是沒有附近淋巴結及遠處轉移的跡象。
「內視鏡超音波是評估黏膜下腫瘤的黃金標準工具」,陳鴻運醫師說明:「它能清晰顯示胃壁的五層結構,準確判斷腫瘤的起源層次、大小和特性,幫助我們制定最合適的手術方案。」
微創手術新突破:25分鐘完成全層切除(Endoscopic Full Thickeness Resection,EFTR)
傳統上,這類腫瘤需要透過腹腔鏡或開腹手術切除,甚至需要切除部分胃壁,患者術後往往需要住院多日,恢復時間較長。然而,隨著內視鏡技術的進步,現在已有更微創的選擇。
陳鴻運醫師採用新式的「內視鏡全層切除術」(EFTR)配合「pad lock clip closure device」閉合器械,僅花了25分鐘就成功將腫瘤完整切除(En Bloc resection)。這種技術能夠完整切除胃壁全層的病變,同時使用特殊夾具迅速閉合創口,避免胃內容物外漏導致腹膜炎等併發症。
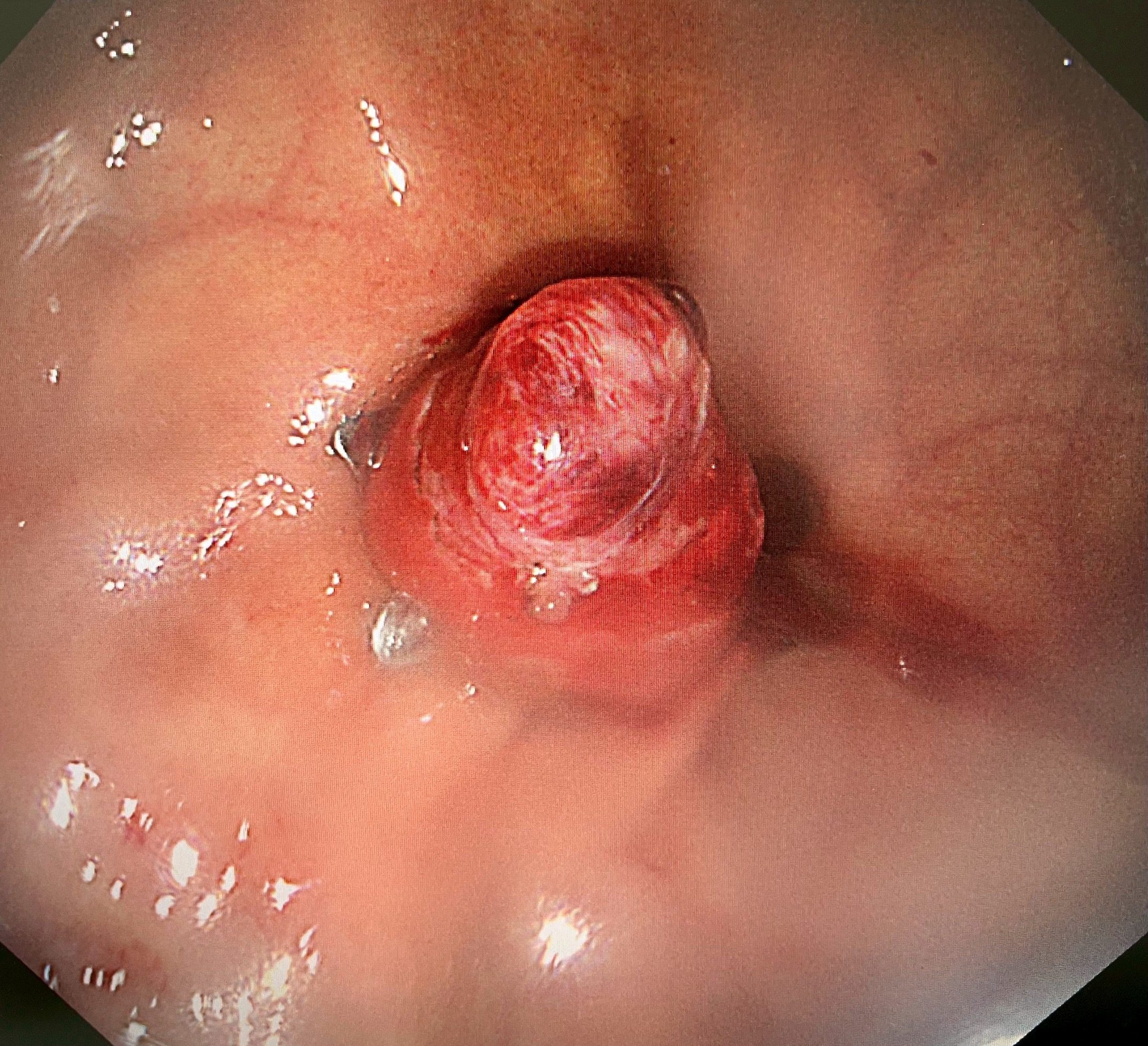
「手術過程非常順利」,陳鴻運醫師描述:「我們透過內視鏡直視下將腫瘤完整切除,並立即使用pad lock clip閉合裝置關閉胃壁缺損。患者麻醉醒後完全沒有任何不適,沒有腹痛、腹脹等症狀。」
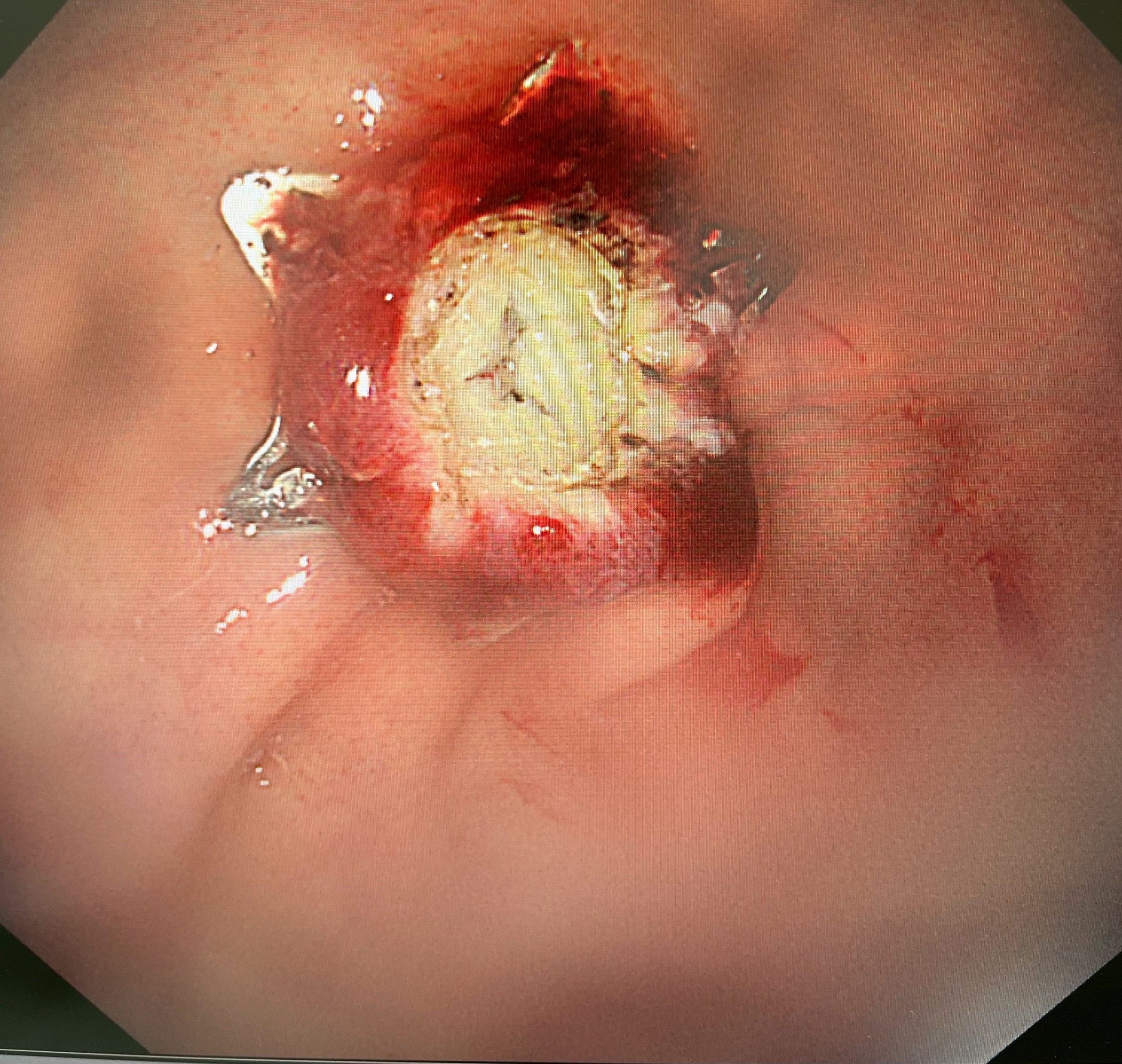
快速康復:術後12小時進食、第二天出院
最令人驚喜的是患者的恢復情況。傳統手術後患者通常需要禁食數天,等待腸胃功能恢復,而這項新技術讓患者在術後12小時就開始進食流質食物,第二天已能進食軟質食物且無任何不適,隨即出院返家。
陳鴻運醫師強調:「這種微創手術不僅減少患者痛苦,也大幅縮短住院時間,降低醫療費用,同時達到與傳統手術相同的治療效果。對於合適的病例,這無疑是革命性的進步。」
專家提醒:定期追蹤不容忽視
陳鴻運醫師藉此案例提醒民眾,胃黏膜下腫瘤即使初期沒有症狀,也必須遵從醫囑定期追蹤:「就像這位患者,多年未追蹤,腫瘤已從最初的小尺寸長到1.3公分。依據癌症治療指引(NCCN/ESMO),在2公分以內的胃黏膜下腫瘤病患仍然可以選擇繼續追蹤。但隨著內視鏡手術的進步日新月異,越來越多的病患願意選擇內視鏡手術儘早切除,不願等到2-3公分左右開始有癌變風險時再來處裡,因爲更早處理,手術會更安全和容易些。」

他建議,發現胃黏膜下腫瘤後,應根據腫瘤大小和特性制定追蹤計劃:
· 小於1公分:每年追蹤一次
· 1-2公分:6-12個月追蹤一次
· 大於2公分或具有惡性風險特徵:建議手術切除
醫療新紀元:內視鏡手術的未來
這起案例展示了內視鏡技術在消化道疾病治療上的巨大進步。過去需要開腹或腹腔鏡手術的疾病,現在越來越多可以透過自然孔道(如口腔)進行內視鏡手術,實現真正的「無疤痕手術」。
陳鴻運醫師表示:「隨著器械技術的不斷進步和醫師技術的成熟,內視鏡手術的適應症正在不斷擴大。病患也多半選擇即早治療,以減少未來需定期追蹤時心理層面的壓力。相信未來將有更多患者能夠受益於這種微創、高效、恢復快的治療方式。」
這項技術不僅適用於胃間質瘤,也可應用於其他消化道早期腫瘤病變的治療,為患者提供更優質的醫療選擇。










